Уход за ранами у младенцев и детей младшего возраста – обзор современных средств по уходу за разными типами ран
Содержание:
Масштабы проблемы и значение
В связи с отсутствием консенсуса по поводу выбора оптимальной стратегии ухода за ранами у детей младшего возраста и огромным количеством продуктов по уходу за ранами на рынке, принятие взвешенного решения может быть трудным.
В настоящей статье представлен обзор литературы по следующим направлениям:
пролежни,
хирургические раны,
отслаивание кожи,
травмы, связанные с внутривенным кровоизлиянием,
повреждения кожи, ассоциированные с влагой,
использование отрицательного давления для терапии ран.
Также представлены рекомендации по уходу на основе клинического опыта авторов.
Клиническая значимость
Не смотря на нехватку основанных на доказательствах клинических руководств по уходу за ранами у новорожденных и детей, клинические практические решения могут быть полезными благодаря вдумчивому обсуждению опубликованной литературы и мнений экспертов.
Эта информация может также выявить направления для будущих клинических исследований по вопросам безопасности и эффективности использования таких продуктов у детей как часть комплексной инициативы по развитию доказанных клинических рекомендаций по лечению острых и хронических ран в неонатальной и педиатрической популяциях.
Основы менеджмента ран в педиатрии
Частота встречаемости ран в педиатрии
Не смотря на быстрое развитие медицинского ухода за пациентами раннего детского возраста, существуют ограничения формальной оценки распространенности, типов и менеджмента ран в этой популяции.
Госпитализированные пациенты неонатального и раннего детского возраста, имеют значительные риски развития острых и/или хронических ран и других повреждений кожи. [1]
Серия исследований частоты возникновения повреждений кожи, приобретенных в больнице, была проведена в 2010-2011 гг. и показала, что самыми частыми повреждениями кожи в больнице являются:
пролежни – могут быть следствием воздействия как медицинских устройств, так и иммобилизации (1,7-3,5%),
пеленочный дерматит – повреждения кожи, возникающие как результат воздействия на кожу подгузников и прочих раздражителей.[2]
Исследование, проведенное в 2005 г. в другом госпитале высокоспециализированной помощи, показало, что:
43% пациентов имели раны и/или хирургические разрезы,
16% пациентов с недержанием мочи или кала имели пеленочный дерматит,
6% попадали в зону риска развития пролежней. [3]
В 2003 г. мультицентровое исследование распространенности пролежней и повреждений кожи у госпитализированных пациентов раннего детского возраста показало, что частота пролежней составляет 4%, а частота других форм повреждений кожи составляет 14,8%, при этом 66% пролежней были связаны с воздействием медицинских устройств и приспособлений. [4]
Исследование 1998 г. 215 неонатальных блоков интенсивной терапии выявило, что в среднем у 21% новорожденных с экстремально низким весом при рождении развивались повреждения кожи в течение первой недели жизни. [5]
Значительное число детей будут выписаны из госпиталя с хроническими ранами, стомой или предрасположенностью к нарушению целостности кожи, что при необходимости потребует некоторого вида домашнего ухода.
Среди детей, получающих домашний уход, исследования 13 домашних агентств по оказанию медицинского ухода на дому показали, что 17% детей имели раны. Большая часть из них получала лечение в виде перекиси водорода, хозяйственного мыла или повидон-йода либо в виде накрывания сухой или смоченной физраствором марлей. [6]
Эти исследования отчетливо указывают на нехватку клинических знаний и консенсуса по поводу наиболее подходящих стандартов менеджмента ран у детей.
Основы ухода за ранами у детей
Основы ухода за ранами в педиатрии аналогичны применяемым у взрослых пациентов и включают:
исключение всех возможных факторов, способствующих возникновению ран, когда это возможно,
очищение раны,
санация раны – удаление омертвевших тканей и инородных тел из раны,
обеспечение влажной среды для заращивания раны,
идентификация и лечение ассоциированных инфекций,
защита неповрежденной кожи, окружающей рану, от мацерации и разрушения. [7,8]
Также очень важным фактором является оптимизация пищевого статуса пациента. [9]
По сравнению со взрослыми пациентами, однако, имеются важные факторы, связанные с возрастом пациента и его неврологическим развитием, которые также влияют на уход за раной в детском возрасте. [10]
Факторы, влияющие на уход за ранами у детей
Факторы, влияющие на уход за ранами у новорожденных, детей грудного и раннего возраста:
Недоношенные новорожденные:
Незрелый эпидермальный барьер –
повышенная трансэпидермальная потеря воды и электролитный дисбаланс,
непрочность кожи и повышенный риск эпидермального повреждения.
Повышенная трансэпидермальная абсорбция лекарств местного применения из-за повышенного соотношения поверхности тела к весу (например, алкоголь, повидон-йод).
Восприимчивость к веществам раздражающего действия.
Пониженная терморегуляция.
Незрелая иммунная система.
Доношенные новорожденные:
Непрочность кожи.
Повышенная трансэпидермальная абсорбция лекарств местного применения из-за повышенного соотношения поверхности тела к весу.
Восприимчивость к веществам раздражающего действия.
Пониженная терморегуляция.
Незрелая иммунная система.
Младенец (до 12 месяцев):
Повышенная трансэпидермальная абсорбция лекарств местного применения из-за повышенного соотношения поверхности тела к весу.
Могут пытаться убрать повязку.
Могут занести грязь в рану или на повязку, включая зону подгузника.
Необходимость размещения повязки безопасным образом из-за ползания, бега и игр.
Страх, беспокойство, болевые ощущения могут усложнить уход за раной и смену повязки.
Ребенок:
Могут пытаться убрать повязку.
Могут занести грязь в рану или на повязку, включая зону подгузника.
Необходимость размещения повязки безопасным образом из-за бега и игр.
Страх, беспокойство, болевые ощущения могут усложнить уход за раной и смену повязки, особенно при удалении бинтов.
Необходимость подходящей по психологическому развитию подготовки к уходу за раной и смене повязок, включая привлечение детского специалиста для обеспечения психологической поддержки и отвлечения внимания.
Задержки неврологического развития могут дополнительно усложнить уход за ранами.
Особенную обеспокоенность в неонатальной популяции, в частности у недоношенных новорожденных, вызывают незрелость эпидермального барьера, незрелость иммунной системы с повышенными рисками инфекций и незрелая терморегуляция. [8]
К 34 неделям беременности или обычно в течение 2-3 недель жизни у недоношенных младенцев эпидермальный барьер обычно становится функционально зрелым, хотя непрочность кожи и восприимчивость к раздражителям, а также повышенный риск трансэпидермальной (чрескожной) абсорбции местных препаратов сохраняется.
Предыдущие исследования задокументировали несовпадения в клинической практике в отношении базового ухода за кожей и ранами в блоках интенсивной терапии новорожденных в разных больницах. [11, 12]
В 2001 г. Ассоциация женского здоровья, родовспоможения и неонатальных медсестер и Национальная ассоциация неонатальных медсестер опубликовали основанные на доказательствах клинические практические руководства по общему уходу за кожей новорожденных. [13]
У младенцев и детей рекомендации по уходу за ранами должны учитывать неврологическое развитие и поведенческие факторы.
К счастью, у большинства здоровых в других отношениях детей, заживление ран происходит быстро, без осложнений и требует минимум специального внимания.
Однако, хронически больные дети, в частности с ограничениями подвижности, низким пищевым статусом, сниженным иммунитетом, задержками неврологического развития и/или частыми госпитализациями, предрасположены к плохому заживлению ран и ятрогенным повреждениям кожи.
Обзор продуктов для ухода за ранами у детей
Заживление раны – это сложный, динамический процесс, включающий 4 базовые фазы:
коагуляция и гемостаз,
воспаление,
пролиферация (размножение клеток) и восстановление,
созревание и ремоделяция (реконструкция, перестройка) раны. [14]
В связи с этим использование специфических продуктов по уходу за ранами нуждаются в согласовании с процессом заживления раны.
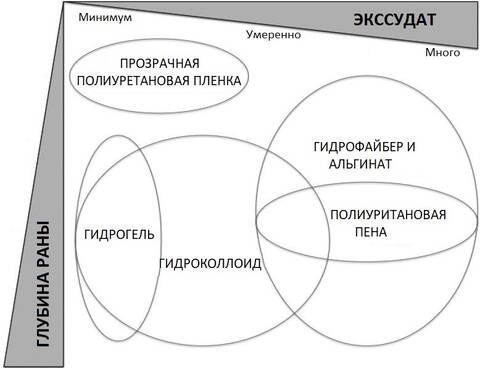
Оптимальный выбор продукта для локального ухода за раной в зависимости от глубины раны и количества экссудата.
Оптимальный выбор продукта зависит от нескольких факторов:
тип раны,
общее состояние пациента, включая сопутствующие заболевания,
состояние раневого ложа, включая наличие инфекции,
избыточная грануляционная ткань или наличие омертвевшей ткани, которые могут вмешаться в процесс заживления раны.
Менеджмент раны – это динамический процесс. Опытный врач должен делать частую переоценку раны, включая оценку ложа раны (глубина повреждения, количество экссудата) и общего состояния пациента, и модифицировать использование повязок и других продуктов по мере необходимости.
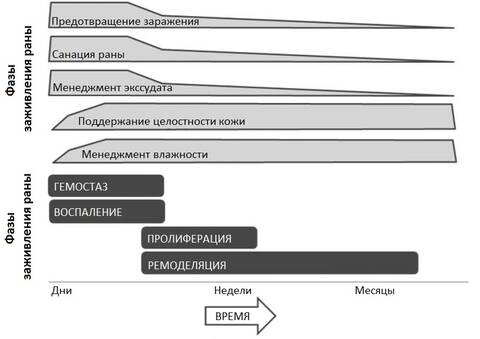
Выбор продуктов для ухода за ранами в зависимости от фазы заживления раны.
Продукты по уходу за ранами и повязки кардинально эволюционировали от простой влажной или сухой марли до специализированных продуктов по уходу за ранами.
Не смотря на то, что использование влагозащищенных повязок все еще остается обычной практикой при уходе за ранами, было показано, что они вызывают неселективное механическое удаление омертвевших тканей раны, что может привести к повреждению нормальных тканей, высушиванию ложа раны, ассоциируются с околораневой мацерацией и повышенной болью при смене повязок.
Вдобавок к этому использование влагозащитных повязок ассоциируется с повышенными расходами и трудом из-за необходимости более частых перевязок и повышенными рисками инфекции. [15]
Альтернативные, менее болезненные опции селективного удаления омертвевших тканей включают:
герметические повязки для стимуляции процессов автолиза (саморазрушение тканей),
гидрогели,
ферментное очищение ран.
Использование подходящих продуктов по уходу за ранами и повязок помогает сохранять оптимальную для заживления раны среду путем поддержания адекватной влажности, pH и температуры, минимизирует боль, предотвращает повреждение окружающей рану кожи (расслоение кожи и мацерация).
Также действие таких продуктов направлено на проблемы задержки заживления раны из-за осложнений, таких как бактериальная инфекция, некротическая ткань, экссудат и струпы.
Использование специализированных повязок для ран может также потребовать менее частых смен повязок.
Однако, всеобъемлющих данных об использовании этих продуктов даже у взрослых чрезвычайно мало. [16]
Продукты, обычно используемые для ухода за ранами у детей, включают:
прозрачная полиуретановая пленка,
контактный слой,
гидроколлоиды,
полиуретановая пена и композиты,
гидрогели,
гидрофайберы,
альгинаты,
барьеры.
1. Прозрачная полиуретановая пленка.
Адгезивность (клейкость): может содержать адгезив.
Показания: разрыв кожи, поверхностные раны без экссудата, вторичная повязка, безопасные мед.устройства, применяемые на кожу.
Функции: предотвращает заражение раны, обеспечивает увлаженное заживание раны, обеспечивает аутолитическое очищение раны, нет абсорбции.
Предостережения: полуперманентная, не предназначена для частых смен повязки, может привести к эпидермальному расслоению (если есть адгезивные компоненты).
Примеры: Tegaderm, Opsite.

Пленочная прозрачная повязка Tegaderm 3MTM Film. Используется при «чистых» ранах, для фиксации катетеров, вторичная повязка для хронических ран (при применении губчатых, гидроколлоидных, гидрогелевых и иных видов повязок). При ожогах 1 и 2 степени. Бывает разных размеров и форм. Может быть использована в т.ч. для защиты слизистой при экстрофии мочевого пузыря, возможно в сочетании с гидрогелями.
2. Контактный слой.
Адгезивность: некоторые содержат адгезив из мягкого силикона.
Показания: поверхностные разрывы, поверхностные раны с маленьким экссудатом или без него, ожоги 1 или 2 степени, экссудативные раны минимальной или средней степени тяжести, пролежни, раны частичной или полной глубины.
Функции: предотвращает заражение раны, обеспечивает увлаженное заживание раны, позволяет перевести экссудат во вторичную абсорбирующую повязку, нет абсорбции.
Предостережения: требует вторичных перевязок.
Примеры: Mepitel, Mepital-One, N-TERFACE, Restore Contact, Restore Contact Silver, Versatel, Adaptic, Xeroform, Conformant Wound Veil.

Mepitel-One – контактная накладка на рану. Имеет силиконовый слой с адгезивными свойствами, уменьшающими болевые ощущения. Не липнет к ране. Сетчатая структура позволяет экссудату проникать во вторичную абсорбирующую повязку, наносить лекарства и проводить замену вторичной повязки, не нарушая процесс заживления раны.
3. Гидроколлоиды.
Желатин, пектин и/или карбоксиметил-целлюлоза.
Адгезивность: может содержать адгезив.
Показания: экссудативные раны минимальной или средней степени тяжести, пролежни, раны частичной или полной глубины, обеспечивает аутолитическое очищение раны, перераспределение давления.
Функции: предотвращает заражение раны, обеспечивает аутолитическое очищение раны, минимальная абсорбция, легкость использования.
Предостережения: осторожность при инфицированных ранах, могут вызывать околораневую мацерацию, могут вызывать эпидермальное расслоение (если есть адгезив).
Примеры: Duoderm, Tegasorb, Medihoney.

Гидроколлоидная повязка Granuflex состоит из внутреннего, контактирующего с раной гидроколлоидного слоя, находящегося на адгезивной полимерной основе и внешнего слоя из полиуретановой пленки. Гидроколлоидные компоненты образуют увлажняющую среду раны, что способствует заживлению, абсорбции экссудата и аутолитическому очищению раны.
4. Полиуретановая пена (губчатые повязки) и композиты.
Адгезивность: может содержать адгезив.
Показания: экссудативные раны минимальной или средней степени тяжести, раны частичной или полной глубины, околостомальные, перераспределение давления, инфицированные раны.
Функции: легко удаляются, легки в применении, средняя абсорбция, перераспределение давления, комфортные.
Предостережения: не для использования при сухих ранах, требуют вторичной перевязки (только если не композитные).
Примеры: Polymem, Allevyn, Lyofoam, Mepilex, Mepilex-Ag, Hydrosorb.

Mepilex Ag – антимикробная губчатая повязка, эффективно абсорбирует и удерживает экссудат, сохраняя влажную среду для заживления раны.
5. Гидрогели.
Адгезивность: нет.
Показания: минимально экссудативные раны или сухие раны, раны частичной или полной глубины, ожоги.
Функции: перераспределение давления, снижение боли, активизируют аутолитическое очищение раны, активизируют эпителизацию, добавляют влажности, минимальная или средняя абсорбция, заполнение мертвых пространств, легко удаляются. Могут быть в виде повязок или аморфных гелей.
Предостережения: могут чрезмерно увлажнить рану, могут вызвать мацерацию околораневой кожи, использовать изоляцию для защиты кожи, требуют вторичных перевязок.
Примеры: пластины: Vigilon, Elastogel, аморфные гели: Solosite, Intrasite, Normlgel, Hypergel, Carrasyn.

Гидрогелевая повязка в форме пластины.
6. Гидрофайберы.
Натриевая карбоксиметил-целлюлоза.
Адгезивность: нет.
Показания: экссудативные раны средней или высокой степени тяжести, раны частичной или полной глубины, расхождение ран, инфицированные раны, раны, требующие наполнения.
Функции: активизируют аутолитическое очищение раны, от средней до значимой абсорбции, легко удалять.
Предостережения: требуют вторичной перевязки.
Примеры: Aquacel, Aquacel-Ag.
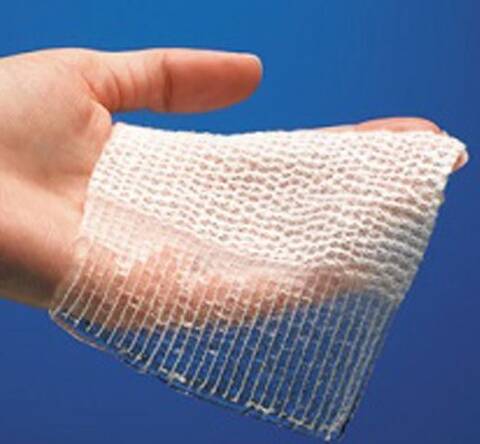
Мягкая, стерильная, гибкая повязка. Сделана по технологии «Гидрофайбер». Бывает разных размеров. Пластины прямоугольной формы. Имеет 2 слоя натрий карбоксиметилцеллюлозы, которые сшиты между собой и прошиты нитями из регенерированной целлюлозы.
7. Альгинаты.
Адгезивность: нет
Показания: экссудативные раны средней или высокой степени тяжести, раны частичной или полной глубины, расхождение ран, инфицированные раны, раны, требующие наполнения.
Функции: активизируют аутолитическое очищение раны, от средней до значимой абсорбции, легко удалять.
Предостережения: требуют вторичной перевязки.
Примеры: Kaltostat, Medihoney, Maxorb extra, Maxorb extra-Ag.

Альгинатная кальциево-натриеваая повязка Kaltostat. Предназначена для первичной перевязки умеренно и сильно экссудирующих хронических и острых ран и ран с небольшим кровотечением. При контактировании с экссудатом повязка постепенно формирует твердый, влажный гель с высокими впитывающими свойствами.
8. Барьеры.
Адгезивность: нет
Показания: пеленочный дерматит, стомы (перистомальные).
Функции: защищают от повреждений кожи, связанных с влагой, защищают от расслоения кожи, защищают от раздражения из-за адгезивов.
Предостережения: может быть сложно оценить размер раны «вслепую», остаточный крем или мазь должны быть удалены перед повторным применением.
Примеры: паста Stomahesive, пудра Stomahesive, паста Coloplast, крем Sensicare, мазь Criticaid, белый вазелин, цинковая мазь, Cavilon No Sting Barrier Film, Marathon.

[center]Барьерная паста Stomahesive для кишечных стом.[/center]
В настоящее время опубликовано ограниченное количество руководств по оценке и менеджменту ран в неонатальной и педиатрической популяциях. [2,13,17-21] И ни одно из них не прошло научную оценку, основанную на практических данных и доказательствах.
В связи с этим практика ухода за ранами и выбор продуктов по уходу за ранами имеет тенденцию отражать опыт и предпочтения провайдеров. [1]
В условиях таких ограничений авторы использовали комбинацию обзора литературы и личного опыта для обсуждения использования повязок и иных продуктов по уходу за ранами в неонатальной и педиатрической популяциях с упором на менеджмент пролежней, расслоение кожи, хирургических ран, повреждений кожи, ассоциированных с влагой, интравенозных кровоизлияний и терапии ран отрицательным давлением.
Обсуждение иных стратегий по уходу за ранами, включая использование кожных субститутов, полученных с помощью биоинженерии, а также уход за ранами в специальных популяциях, например, у пациентов с буллезным эпидермозом, токсическим эпидермальным некролизом, использование кожных графтов при заболеваниях кожи или ожогах, находится вне фокуса настоящей статьи.
Менеджмент разных типов ран в педиатрии
Пролежни
Пролежни часто встречаются у госпитализированных новорожденных, младенцев и детей. Частота заболевания составляет от 10 до 35%. Чаще всего пролежни встречаются у пациентов, нуждающихся в лечении в отделениях интенсивной терапии. [18, 22, 23]
Места, где чаще всего возникают пролежни у новорожденных и детей, связанные и иммобилизацией:
крестец (чаще у детей),
затылок (чаще у младенцев),
пятки и голени. [24]
Более 50% всех пролежней у госпитализированных детей возникают как результат давления устройствами и оборудованием, включая:
тонометры,
трахеостомические канюли, коннекторы и трубки,
приспособления для доставки кислорода (назальные канюли, неинвазивные системы принудительного подпора воздуха, маски для вентиляции с помощью непрерывного положительного давления в дыхательных путях, кожные оксиметрические зонды). [25]
Предотвращение развития пролежней – главная задача медсестер. К превентивным мерам относятся:
тщательная и частая оценка пациента;
распределение давления в зонах риска с помощью прокладок между костными выступами и устройствами, контактирующими с кожей;
использование подходящих по возрасту матрасов со специальными покрытиями и наполнением;
частое изменение положения и поворачивание устройства и оценка кожи под ним, когда это возможно. [1, 10, 29]
К сожалению, не смотря на использование мер профилактики, пролежни все равно могут возникать.
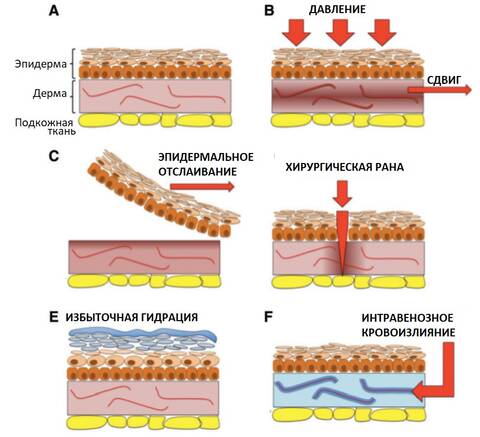
A – нормальная кожа с нетронутым эпидермисом, дермой и подкожным слоем.
B – состояния, приводящие к развитию пролежней, включают повышенное давление на поверхности кожи сдвигающими силами.
C – повреждения в результате отслоения эпидермы.
D – хирургические раны.
E – повреждения, связанные с влагой.
F – интравенозные кровоизлияния.
Наиболее часто используемые в педиатрии виды повязок при пролежнях включают:
гидроколлоиды,
гидрогели (доступны в форме аморфных гелей и пластин),
полиуретановые губчатые повязки (пенистые повязки),
прозрачные пленочные повязки. [30, 31]
Кроме того, для менеджмента 3 и 4 стадий пролежней используют терапию отрицательным давлением (вакуумная терапия).
Эпидермальное отслаивание
Отслаивание эпидермы часто встречается у новорожденных и детей из-за ятрогенных повреждений кожи с нарушением целостности кожи, не смотря на использование специальных удалителей адгезива (клея) перед снятием адгезивных повязок.
Вдобавок удаление адгезива болезненно и часто становится источником страхов и беспокойства у госпитализированных детей.
Оценка нескольких часто используемых кожных повязок продемонстрировала развитие эпидермального отслоения при использовании всех типов повязок, за исключением повязок с адгезивом из мягкого силикона.
Использование повязки с мягким силиконовым адгезивом также минимизировало трансэпидермальную потерю воды. [33]
По опыту авторов использование продуктов с технологией мягкого силиконового адгезива лучше переносится новорожденными и детьми с непрочной кожей или нарушенным эпидермальным барьером. Также оно ассоциировалось со значительным снижением боли во время смены повязок. [34, 35]
Выбор адгезивной повязки зависит от нескольких факторов, включая необходимость менеджмента экссудата раны, необходимость минимизировать травмы кожи во время удаления, необходимость повязки оставаться в зонах с высоким натяжением, поддерживая липкость во время ношения. [36]
Использование кожных барьеров перед применением повязки также может минимизировать эпидермальное отслаивание. Однако использование кожных защитных средств под продуктом с мягким силиконовым адгезивом может мешать приклеиванию повязки.
Если случилось эпидермальное отслаивание, для активизации реэпитализации может понадобиться применение барьерных мазей или цианоакриловых жидкостей или прозрачных пленочных повязок. [37]
Хирургические раны
Хирургические раны часто встречаются в педиатрической популяции, хотя нет четких руководств по рутинному послеоперационному менеджменту.
Осложнения включают расхождение раны и инфекции, что является предиктором плохого заживления раны и иных осложнений.
Осложнения послеоперационных ран особенно часты после установки трахеостом и возникают у 29% пациентов по данным одного из исследований. [38]
Аморфные гидрогели использовались в отделениях интенсивной терапии для лечения нескольких типов хирургических ран в неонатальной популяции, включая места установки трахеостом. [21]
По опыту авторов использование гидрогелей особенно полезно для поддержания влажной среды раны у новорожденных с врожденными аномалиями, при которых слизистая соприкасается с внешней средой. Это актуально для таких врожденных пороков развития мочевой системы, как экстрофия мочевого пузыря и экстрофия клоаки.
Инфекции хирургического места возникают в 2,5-6,7% послеоперационных ран и более часто встречаются при загрязнении или инфицировании хирургической зоны. [39-41]
Предотвращение критической колонизации и выраженного инфицирования ран является важным компонентом послеоперационного ухода за ранами. Однако предполагалось, что рутинное использование повязок на раны после чистой операции не оказывает влияния на развития послеоперационных раневых инфекций у детей. [42]
Вдобавок к использованию разнообразных местных антимикробных веществ, специализированные повязки с бактриостатическим и бактерицидным действием также доступны для лечения колонизированных и инфицированных ран, включая хирургические раны.
Мед и ионы серебра – наиболее часто используемые антимикробные вещества, применяемые в раневых повязках.
Мед использовали на протяжении веков во многих частях земли для ухода за ранами. Он обладает несколькими антимикробными свойствами, включая высокое осмотическое давление, низкий уровень pH, высокое содержание сахара, производство перекиси водорода. [43]
Некоторые исследования задокументировали эффективность медицинского применения меда для увеличения заживления ран и лечения бактериальных колонизаций у детей, в частности у онкологических пациентов. [44, 45]
Хоть и в ограниченном количестве, но имеются доклады об использовании повязок и ухода за кожей с инкорпорацией меда у новорожденных. [43]
По опыту авторов некоторые пациенты заявляют о жжении при использовании медицинского меда, но в целом он хорошо переносится и успешно используется для лечения травм с кровоизлиянием у новорожденных и для лечения пролежней у новорожденных и детей всех возрастов.
Использование повязок для ран с содержанием серебра в качестве антибактериального агента для менеджмента колонизированных ран и ожогов особенно популярно среди взрослых пациентов. Однако тщательной оценки использования у детей не проводилось.
Существует несколько разных технологий, связанных с инкорпорацией серебра в раневые повязки, включая нанокристаллическое серебро и ионное серебро.
Ионы серебра оказывают противовоспалительное и антибактериальное действие. Хотя нанокристаллическая технология по всей видимости обладает самым низким риском токсичности и самым высоким уровнем высвобождения серебра в рану, существуют опасения касаемо ее безопасности. [46, 47]
При использовании серебра у детей необходимо принимать во внимание опасения о его токсичности, т.к. было зафиксировано повышение уровня серебра в сыворотке у детей с ожогами, которых лечили с помощью серебросодержащих повязок. [48]
Из-за этих опасений авторы рекомендуют осмотрительное использование продуктов с содержанием серебра у детей и ограничение использования на срок не более 2 недель подряд, если возможно. В литературе встречаются несколько исследований об использовании повязок с серебром у детей, в основном для лечения ожогов. [49-51]
Расхождение раны – значительный фактор риска послеоперационных осложнений и смертности.
Факторы риска расхождения ран после лапаротомии у детей:
возраст до 1 года,
наличие раневой инфекции,
срединный разрез,
срочная операция. [52]
В зависимости от размера и локализации раны и наличия инфекции можно выделить несколько разных подходов менеджмента расхождения ран.
Оценка раны должна учитывать следующие факторы:
глубина раны,
состояние ложа раны, включая наличие гранулированной ткани, струпов и/или язв,
наличие открытых швов, металлоконструкций, поддерживающих структуры (мышцы, кости, фасции) или внутренние органы,
количество и тип дренажей,
наличие запаха,
состояние границ раны,
наличие сопутствующей боли,
состояние околораневой кожи.
Обычно используемые повязки для менеджмента расхождения ран включают альгинаты, гидрофайберы, гидрогели, гидроколлоиды и пены в зависимости от характеристик раны.
У отдельных пациентов для лечения хронических и/или осложненных другими обстоятельствами ран может быть рассмотрен вопрос о применении вакуумной терапии (терапии отрицательного давления).
Повреждения кожи, связанные с влагой
Ассоциированные с влажностью повреждения кожи являются результатом длительного воздействия на кожу таких факторов, как: моча, кал, слюна, слизь и экссудат раны, что в комбинации с другими факторами, такими как трение, наличие микроорганизмов и химических раздражителей, может привести к воспалению кожи. [53]
Пеленочный дерматит – наиболее частый тип повреждений кожи, ассоциированных с влажностью, среди госпитализированных детей (24% в нашем исследовании).
Эксперты пришли к выводу о необходимости использования суперабсорбирующих подгузников и их частой смене, а также рутинного использования средств защиты кожи, содержащих вазелин и/или оксид цинка в перинеальной (паховой) области. [17]
Повреждение кожи, связанные с влажностью, часто встречаются у детей с гастростомами и включают:
формирование грануляционной ткани,
инфекции,
раздражение кожи в результате протеканий. [54, 55]
Использование гидроколлоидных или губчатых повязок для защиты кожи вокруг кишечных стом может быть полезным для минимизации раздражения от подтеканий, хотя по опыту авторов использование повязок гидрофайбера вокруг гастростом более полезно, когда имеется значительное количество дренажа, из-за ограниченных абсорбирующих возможностей (объемов) гидроколлоидных повязок.
По опыту одного из авторов использование повязок гидрофайбера вокруг гастростомы также может помочь предотвратить формирование гипергрануляционных тканей.
Барьерная мазь, такая как вазелин или окись цинка или защитная пудра могут быть применены при раздраженной или разъеденной коже при необходимости и также могут быть полезными в менеджменте дерматита при илеостоме и колостоме. [56]
Авторы считают, что использование защитной пудры Stomahesive в комбинации с кожным барьером, таким как 3M Cavilon No Sting Skin Barrier или Coloplast Brave Skin Barrier Wipe, с последующей аппликацией барьерной мази, является очень эффективной стратегией при повреждениях кожи, связанных с влажностью.
Защита кожи также может быть достигнута с помощью цианоакрилового местного раствора.
При высыхании эти агенты создают эластичный барьер, защищающий от влаги, трения и раздражителей.
Тем не менее, они не предназначены для использования при глубоких открытых ранах, хронических и незаживающих ранах, ожогах 2 или 3 степени, инфицированных ранах.
Интравенозные кровоизлияния
Кровоизлияния, ассоциированные с использование интравенозных катетеров, часто встречаются при госпитализации детей, в частности у новорожденных. Повреждение кожи и некроз могут приводить к значительному шрамированию и долгосрочным осложнениям.
При значительных кровоизлияний у младенцев, которые приводят к среднему или тяжелому отеку тканей, побледнению и боли на месте повреждения, могут быть применены водные гели, после которых накладываются аппликации гидрофайбера, укрытых гидроколлоидной повязкой. [57]
Использование повязок с гидрогелем или просто гидрогеля были отмечены как эффективное средство для менеджмента кровоизлияний. [21, 58]
Вакуумная терапия (терапия отрицательным давлением)
Было показано, что терапия ран отрицательным давлением, также известное как вакуумное закрытие, способствует заживлению ран при разнообразных острых и хронических ранах у взрослых.
Вакуумная терапия снижает отек тканей, повышает кровоснабжение тканей, удаляет экссудат, способствует формированию грануляционной ткани.
Несколько ретроспективных серий предоставляют доказательства того, что применение вакуумной терапии у младенцев и детей может способствовать заживлению ран при целом ряде разных острых и хронических ран, включая инфицированные раны, раны с ортопедическими металлоконструкциями, а также при расхождении хирургических ран, при этом уровень успешности составил 92-100%. [19, 59, 63]
Заявленные осложнения, включая формирование кишечных фистул, кровотечение, боль и повреждение околораневой кожи, были нечасты и в случаях образования фистул являлись результатом, по крайней мере частично, процессов основного заболевания.
Вдобавок к активизации заживления раны выгодами вакуумной терапии является снижение частоты смены повязок, снижение необходимости применения обезболивающих средств и сокращение продолжительности госпитализации.
Тем не менее, не была установлена безопасность и эффективность этих устройств у детей и они не были одобрены Управлением США по санитарному надзору за качеством пищевых продуктов и медикаментов для применения у детей.
У взрослых были зафиксированы тяжелые случаи осложнений от использования вакуумной терапии, связанные с ее безопасностью и с кровотечением и инфекциями вторичными применению губчатой повязки.
Руководства по использованию отрицательного давления у детей были предложены и включили специфические рекомендации по возрасту и типу ран и выбору губчатой повязки. [19]
Исполнители должны помнить, что у новорожденных и младенцев в частности имеется риск потери жидкости и обезвоживания во время вакуумной терапии.
Заключение
Нехватка основанных на доказательствах клинических рекомендаций для предотвращения и менеджмента ран в неонатальной и педиатрической популяции является препятствием для предоставления подходящего и поддающегося учету ухода.
Развитие таких рекомендаций, которые включат рациональный выбор специализированных повязок для ран и продуктов по уходу за ранами, должны стать приоритетом для специалистов с целью стандартизации клинической практики.
Краткие выводы:
Не смотря на то, что общие принципы лечения ран у детей и взрослых аналогичны, существуют ограниченные клинические руководства по выбору специфических продуктов для ухода за ранами у детей.
Поведенческие особенности и особенности развития должны быть учтены при выборе стратегии по уходу за ранами у детей.
Отслоение эпидермиса у новорожденных или при повреждении кожи у детей любого возраста является частым явлением в результате ятрогенного повреждения кожи и может быть минимизировано с помощью использования повязок с адгезивами на основе мягкого силикона.
Использование медицинского меда кажется безопасным и хорошо переносимым продуктом для ухода за ранами у детей.
Использование повязок с применения серебра для обеспечения антимикробного эффекта у детей нуждается в дополнительной оценке из-за опасений по поводу токсичности серебра, хотя использование нанокристаллического серебра кажется обещающим.
Уход за ранами у новорожденных, младенцев и детей должен включать подходящую оценку психологического развития и модификацию режима ухода за раной, чтобы обеспечить минимальную боль и тревожность пациента и способствовать заживлению раны.
King A, Stellar J, Blevins A, Shah K.
Advances in Wound Care (New Rochelle), 2014 Apr
Dressings and Products in Pediatric Wound Care. - PubMed Central - NCBI
Ссылки
1. Baharestani MM: An overview of neonatal and pediatric wound care knowledge and considerations. Ostomy Wound Manage 2007; 53: 34. 2. Stellar JJ, Hutchins L, Brodecki DL, and Davis KF: Hospital-acquired skin injury in children: Nurse-led interventions to improve outcomes. J Wound Ostomy Continence Nurs 2013; 40: 3S 3. Noonan C, Quigley S, and Curley MA: Skin integrity in hospitalized infants and children: a prevalence survey. J Pediatr Nurs 2006; 21: 445. 4. McLane KM, Bookout K, McCord S, McCain J, and Jefferson LS: The 2003 national pediatric pressure ulcer and skin breakdown prevalence survey: a multisite study. J Wound Ostomy Continence Nurs 2004; 31: 168. 5. Maguire DP: Skin protection and breakdown in the ELBW infant. A national survey. Clin Nurs Res1999; 8: 222 6. Pieper B, Templin T, Dobal M, and Jacox A: Prevalence and types of wounds among children receiving care in the home. Ostomy Wound Manage 2000; 46: 36. 7. McCord SS. and Levy ML: Practical guide to pediatric wound care. Semin Plast Surg 2006; 20: 192 8. Fox MD: Wound care in the neonatal intensive care unit. Neonatal Netw 2011; 30: 291. 9. Rodriguez-Key M. and Alonzi A: Nutrition, skin integrity, and pressure ulcer healing in chronically ill children: an overview. Ostomy Wound Manage 2007; 53: 56. 10. Baharestani MM. and Pope E: Chronic wound care in neonates and children. In: Chronic Wound Care: A Clinical Source Book for Healthcare Professionals, edited by Krasner D, editor; , Rodeheaver GT, editor; , and Sibbald RD, editor. , 4th ed. Wayne: HMP Communications, 2007, pp. 679–694 11. Munson KA, Bare DE, Hoath SB, and Visscher MO: A survey of skin care practices for premature low birth weight infants. Neonatal Netw 1999; 18: 25. 12. Baker SF, Smith BJ, Donohue PK, and Gleason CA: Skin care management practices for premature infants. J Perinatol 1999; 19: 426. 13. Lund CH, Osborne JW, Kuller J, Lane AT, Lott JW, and Raines DA: Neonatal skin care: clinical outcomes of the AWHONN/NANN Evidence-Based Clinical Practice Guideline. Association of Women's Health, Obstetric and Neonatal Nurses and the National Association of Neonatal Nurses. J Obstet Gynecol Neonatal Nurs 2001; 30: 41 14. Broughton G, 2nd, Janis JE, and Attinger CE: Wound healing: an overview. Plast Reconstr Surg 2006; 117 (7 Suppl): 1e-S. 15. Spear M: Wet-to-dry dressings-evaluating the evidence. Plast Surg Nurs 2008; 28: 92. 16. Chaby G, Senet P, Vaneau M, et al. : Dressings for acute and chronic wounds: a systematic review. Arch Dermatol 2007; 143: 1297. 17. Heimall LM, Storey B, Stellar JJ, and Davis KF: Beginning at the bottom: evidence-based care of diaper dermatitis. MCN Am J Matern Child Nurs 2012; 37: 10. 18. Schindler CA, Mikhailov TA, Kuhn EM, et al. : Protecting fragile skin: nursing interventions to decrease development of pressure ulcers in pediatric intensive care. Am J Crit Care 2011; 20: 26. 19. Baharestani M, Amjad I, Bookout K, et al. : V.A.C. therapy in the management of paediatric wounds: clinical review and experience. Int Wound J 2009; 6 (Suppl 1): 1 20. Boesch RP, Myers C, Garrett T, et al. : Prevention of tracheostomy-related pressure ulcers in children. Pediatrics 2012; 129: e792. 21. Cisler-Cahill L: A protocol for the use of amorphous hydrogel to support wound healing in neonatal patients: an adjunct to nursing skin care. Neonatal Netw 2006; 25: 267. 22. Schluer AB, Halfens RJ, and Schols JM: Pediatric pressure ulcer prevalence: a multicenter, cross-sectional, point prevalence study in Switzerland. Ostomy Wound Manage 2012; 58: 18. 23. Curley MA, Quigley SM, and Lin M: Pressure ulcers in pediatric intensive care: incidence and associated factors. Pediatr Crit Care Med 2003; 4: 284. 24. Baldwin KM: Incidence and prevalence of pressure ulcers in children. Adv Skin Wound Care 2002; 15: 121. 25. Willock J, Harris C, Harrison J, and Poole C: Identifying the characteristics of children with pressure ulcers. Nurs Times 2005; 101: 40. 26. Zollo MB, Gostisha ML, Berens RJ, Schmidt JE, and Weigle CG: Altered skin integrity in children admitted to a pediatric intensive care unit. J Nurs Care Qual 1996; 11: 62. 27. Curley MA, Razmus IS, Roberts KE, and Wypij D: Predicting pressure ulcer risk in pediatric patients: the Braden Q Scale. Nurs Res 2003; 52: 22. 28. Quigley SM. and Curley MA: Skin integrity in the pediatric population: preventing and managing pressure ulcers. J Soc Pediatr Nurs 1996; 1: 7. 29. Butler CT: Pediatric skin care: guidelines for assessment, prevention, and treatment. Pediatr Nurs 2006; 32: 443. 30. Baharestani MM. and Ratliff CR: Pressure ulcers in neonates and children: an NPUAP white paper. Adv Skin Wound Care 2007; 20: 208. 31. Wu SS, Ahn C, Emmons KR, and Salcido RS: Pressure ulcers in pediatric patients with spinal cord injury: a review of assessment, prevention, and topical management. Adv Skin Wound Care 2009; 22: 273. 32. Bressler K, Coladipietro L, and Holinger LD: Protection of the cervical skin in the pediatric patient with a recent tracheostomy. Otolaryngol Head Neck Surg 1997; 116: 414. 33. Waring M, Bielfeldt S, Matzold K, Wilhelm KP, and Butcher M: An evaluation of the skin stripping of wound dressing adhesives. J Wound Care 2011; 20: 412. 34. Davies P. and Rippon M: Evidence review: the clinical benefits of Safetac technology in wound care. J Wound Care 2008; 2008 Suppl: 3. 35. Morris C, Emsley P, Marland E, Meuleneire F, and White R: Use of wound dressings with soft silicone adhesive technology. Paediatr Nurs 2009; 21: 38. 36. Rippon M, White R, and Davies P: Skin adhesives and their role in wound dressings. Wounds UK2007; 3: 76 37. Visscher M, Hoath SB, Conroy E, and Wickett RR: Effect of semipermeable membranes on skin barrier repair following tape stripping. Arch Dermatol Res 2001; 293: 491. 38. Jaryszak EM, Shah RK, Amling J, and Pena MT: Pediatric tracheotomy wound complications: incidence and significance. Arch Otolaryngol Head Neck Surg 2011; 137: 363. 39. Horwitz JR, Chwals WJ, Doski JJ, Suescun EA, Cheu HW, and Lally KP: Pediatric wound infections: a prospective multicenter study. Ann Surg 1998; 227: 553. 40. Duque-Estrada EO, Duarte MR, Rodrigues DM, and Raphael MD: Wound infections in pediatric surgery: a study of 575 patients in a university hospital. Pediatr Surg Int 2003; 19: 436. 41. Bhattacharyya N. and Kosloske AM: Postoperative wound infection in pediatric surgical patients: a study of 676 infants and children. J Pediatr Surg 1990; 25: 125. 42. Merei JM: Pediatric clean surgical wounds: is dressing necessary? J Pediatr Surg 2004; 39: 1871. 43. Bell SG: The therapeutic use of honey. Neonatal Netw 2007; 26: 247. 44. Biglari B, Moghaddam A, Santos K, et al. : Multicentre prospective observational study on professional wound care using honey (Medihoney). Int Wound J 2012; 10: 252. 45. Simon A, Sofka K, Wiszniewsky G, Blaser G, Bode U, and Fleischhack G: Wound care with antibacterial honey (Medihoney) in pediatric hematology-oncology. Support Care Cancer 2006; 14: 91. 46. Wilkinson LJ, White RJ, and Chipman JK: Silver and nanoparticles of silver in wound dressings: a review of efficacy and safety. J Wound Care 2011; 20: 543. 47. Fong J. and Wood F: Nanocrystalline silver dressings in wound management: a review. Int J Nanomed2006; 1: 441. 48. Wang XQ, Kempf M, Mott J, et al.: Silver absorption on burns after the application of Acticoat: data from pediatric patients and a porcine burn model. J Burn Care Res 2009; 30: 341. 49. Rustogi R, Mill J, Fraser JF, and Kimble RM: The use of Acticoat in neonatal burns. Burns 2005; 31: 878. 50. Paddock HN, Fabia R, Giles S, Hayes J, Lowell W, and Besner GE: A silver impregnated antimicrobial dressing reduces hospital length of stay for pediatric patients with burns. J Burn Care Res 2007; 28: 409. 51. Borsuk DE, Gallant M, Richard D, and Williams HB: Silver-coated nylon dressings for pediatric burn victims. Can J Plast Surg 2007; 15: 29. 52. van Ramshorst GH, Salu NE, Bax NM, et al.: Risk factors for abdominal wound dehiscence in children: a case-control study. World J Surg 2009; 33: 1509. 53. Gray M, Black JM, Baharestani MM, et al. : Moisture-associated skin damage: overview and pathophysiology. J Wound Ostomy Continence Nurs 2011; 38: 233. 54. Goldberg E, Barton S, Xanthopoulos MS, Stettler N, and Liacouras CA: A descriptive study of complications of gastrostomy tubes in children. J Pediatr Nurs 2010; 25: 72. 55. Friedman JN, Ahmed S, Connolly B, Chait P, and Mahant S: Complications associated with image-guided gastrostomy and gastrojejunostomy tubes in children. Pediatrics 2004; 114: 458. 56. Borkowski S: Pediatric stomas, tubes, and appliances. Pediatr Clin North Am 1998; 45: 1419. 57. Sawatzky-Dickson D. and Bodnaryk K: Neonatal intravenous extravasation injuries: evaluation of a wound care protocol. Neonatal Netw 2006; 25: 13. 58. Lehr VT, Lulic-Botica M, Lindblad WJ, Kazzi NJ, and Aranda JV: Management of infiltration injury in neonates using duoderm hydroactive gel. Am J Perinatol 2004; 21: 409. 59. Baharestani MM: Use of negative pressure wound therapy in the treatment of neonatal and pediatric wounds: a retrospective examination of clinical outcomes. Ostomy Wound Manage 2007; 53: 751 60. Butter A, Emran M, Al-Jazaeri A, and Ouimet A: Vacuum-assisted closure for wound management in the pediatric population. J Pediatr Surg 2006; 41: 940. 61. McCord SS, Naik-Mathuria BJ, Murphy KM, et al. : Negative pressure therapy is effective to manage a variety of wounds in infants and children. Wound Repair Regen 2007; 15: 296. 62. Mooney JF, 3rd, Argenta LC, Marks MW, Morykwas MJ, and DeFranzo AJ: Treatment of soft tissue defects in pediatric patients using the V.A.C. system. Clin Orthop Relat Res 2000; (376): 26. 63. Rentea RM, Somers KK, Cassidy L, Enters J, and Arca MJ: Negative pressure wound therapy in infants and children: a single-institution experience. J Surg Res 2013; 184: 658.
- Подпись автора
Не спрашивай, по ком звонит колокол: он звонит по тебе © (Джон Донн)