Экстрофия мочевого пузыря и эписпадия
Содержание:
Введение
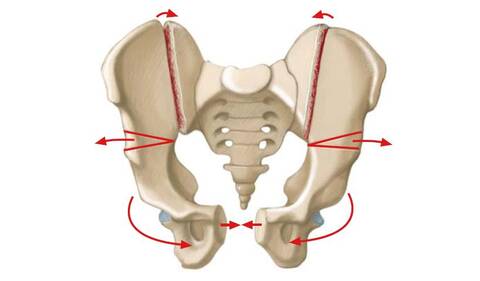
Экстрофия мочевого пузыря и эписпадия – это редкий и сложный врожденный порок развития мочеполовой системы, преимущественно встречающийся у мальчиков. Наличие порока можно заподозрить во время стандартного пренатального обследования, однако точно диагностировать возможно только проведя осмотр новорожденного. Классическая экстрофия мочевого пузыря характеризуется открытой брюшной стенкой, мочевым пузырем, уретрой, а также широким диастазом лонного сочленения по причине 30% костного дефицита передней лонной ветви в сочетании с 12 град и 18 град поворота наружу передней и задней частей таза соответственно.
Девочки имеют расщепленный клитор и короткую вагину, а у мальчиков на 50% укорочены передние кавернозные тела и отклоненное вверх положение пениса. Мочеточниковый рефлюкс наблюдается практически в 100% случаев после закрытия мочевого пузыря. С другой стороны, дооперационная ультразвуковая оценка показывает обычно неизмененные верхние мочевые пути и определяет 2 нормальные почки. Величина дефекта и сложность лечения требуют немедленной передачи такого ребенка в специализированный центр. Только уход специалистов разного профиля: хирургов, анестезиологов, психологов и медицинского персонала может обеспечить наиболее благоприятный исход для здоровья у детей с экстрофией мочевого пузыря.
Ранее американский уролог и ученый Хью Хемптон Янг представил впервые описанное успешное первичное закрытие у пациентки с экстрофией в 1942 году, экстрофия мочевого пузыря, в первую очередь, была исправлена закрытием дефекта кожным лоскутом. Современное закрытие экстрофии, базирующееся на новаторских работах американских урологов – Джефса и Сендрона, было существенно модифицировано в последнее десятилетие и принято за стандарт лечения в наши дни. Основные принципы в хирургическом лечении это фиксация, первичное закрытие брюшной стенки, функциональная реконструкция и получение удовлетворительного эстетического результата для наружных гениталий, а также достижение удержания мочи с сохранением функции почек. Хотя были описаны и другие способы коррекции, этот подход представлен самыми долгими данными наблюдений и наиболее предпочтительными результатами при лечении детей с этим сложным пороком развития. Технические приемы включают раннее закрытие мочевого пузыря, задней части уретры и брюшной стенки, обычно с остеотомией костей таза в период новорожденности, а позднее, в возрасте от 6 месяцев до года, после местной стимуляции тестостероном выполняется исправление эписпадии. Около 4-5 лет проводят реконструкцию шейки мочевого пузыря вместе с двусторонней реимплатацией мочеточников, которая проводится, когда достигается достаточный объем мочевого пузыря и ребенок уже готов к участию в послеоперационной работе над мочеиспусканием.
Достижение удержания мочи при достаточном объеме мочевого пузыря находится в сильной зависимости от успешного первичного закрытия мочевого пузыря и задней уретры. Поэтому первым шагом в реконструкции является преобразование экстрофии мочевого пузыря в полную эписпадию и недержание мочи со скомпенсированным задним удержанием от вытекания мочи, что позволяет сохранить функцию почек, но в то же время стимулирует рост мочевого пузыря. В очень редких случаях закрытие экстрофированного мочевого пузыря у новорожденного возможно совместить с коррекцией эписпадии. Этот подход может также предполагать отложенное первичное закрытие или выполнение повторных операций по поводу экстрофии. Однако чтобы операция была успешной необходима хорошая уретральная площадка и исходный участок мочевого пузыря. Кроме того, выполняется остеотомия костей таза, если пациент старше, чем 72 часа после рождения и с диастазом симфиза более, чем 4 см, или если закрытие со свободным натяжением не может быть достигнуто. В этих случаях остеотомия является решающей для обеспечения отсутствия напряжения восстановленного мочевого пузыря, задней уретры и брюшной стенки, предотвращающее расхождение швов и выход мочевого пузыря из брюшной полости. Кроме того, это позволяет поместить уретру глубоко внутрь тазового кольца, что повышает сопротивление против вытекания из мочевого пузыря и, в конечном счете, обеспечивает придание правильного направления большим мышцам тазового дна для поддержки шейки мочевого пузыря. Операция выполняется под общей анестезией, пациент находится в положении лежа на спине, даже при выполнении остеотомии. Эпидуральная анестезия выполняется в случае, когда возможно сократить объем методов анестезии, применяемых во время операции и для снятия боли в послеоперационном периоде. Уход также должен предполагать отсутствие латекса в помещении операционной, так как многие дети с экстрофией мочевого пузыря имеют склонность к аллергии на латекс. Антибиотики широкого спектра, назначаемые в период подготовки к операции, продолжают применять в продолжение всей первой недели после операции.
Совмещенная коррекция экстрофии и эписпадии
Только в редких случаях у новорожденного можно совместить закрытие экстрофии мочевого пузыря и коррекцию эписпадии. Этот способ требует хорошей длины полового члена, глубокой уретральной бороздки и достаточного количества кожи пениса. Этот метод рекомендуется использовать только хирургам с большим опытом оперирования экстрофии, так как вероятность осложнений очень велика. Самый лучший вариант применения совмещенной операции по экстрофии и эписпадии – у пациентов с отложенным первичным закрытием или повторной операцией по поводу экстрофии. Перед операцией используется тестостерон внутримышечно, так как в случае повторного оперирования экстрофии это позволит пациентам увеличить количество кровеносных сосудов и даст больше кожи на пенисе для реконструкции.
Описание техники операции при экстрофии
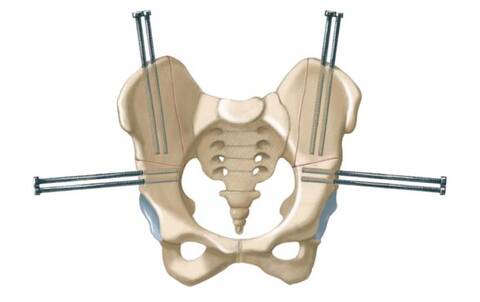
56.1, 56.2 Комбинированная двусторонняя поперечная тазовая и вертикальная подвздошная остеотомии
Пациент находится в положении лежа на спине, доступ к тазу от внутренней стороны крыльев подвздошных костей до подвздошно-лонного возвышения и сзади до крестцово-подвздошного сочленения. Надкостницу и седалищную вырезку аккуратно приподнимают, и с помощью пилы Джильи выполняют поперечную остеотомию, выходящую спереди в точке на середине между передневерхним и передненижним участками позвоночника. В этом отличие от остеотомии по Солтеру, более краниальной (верхней) остеотомии, выполняемой с помощью облегченного размещения наружных фиксирующих штифтов в дистальном сегменте. Чтобы скорректировать задний незавершенный поворот, заднюю часть подвздошной кости рассекают, создавая замыкающий остеотомию клин вертикально и сбоку к крестцово-подвздошному сочленению. Обратите внимание, что проксимальный задний подвздошный кортикальный слой сохранен нетронутым, в качестве стержня, когда лонные кости сведены вместе по средней линии.
Два фиксирующих штифта, располагают каждый в нижнем сегменте и в крыле верхней части подвздошной кости соответственно. После рентгенографии, подтверждающей правильное размещение штифтов, осуществляется урологическая часть операции. После ее выполнения накладывается шов между двумя лонными ответвлениями, завершающий закрытие таза. Выводятся внешние фиксаторы, и ребенок располагается в горизонтальном положении на вытяжке Бака в течение 4 недель, чтобы зафиксировать таз и избежать смещения мочеточникового и надлонного катетеров. В случае рецидива диастаза симфиза, фиксирующая планка может использоваться для постепенного сближения костей лона в течение нескольких дней. Приблизительно через 6 недель, когда образование костной мозоли будет подтверждено рентгенографическим исследованием таза, штифты удаляют под легкой седацией.
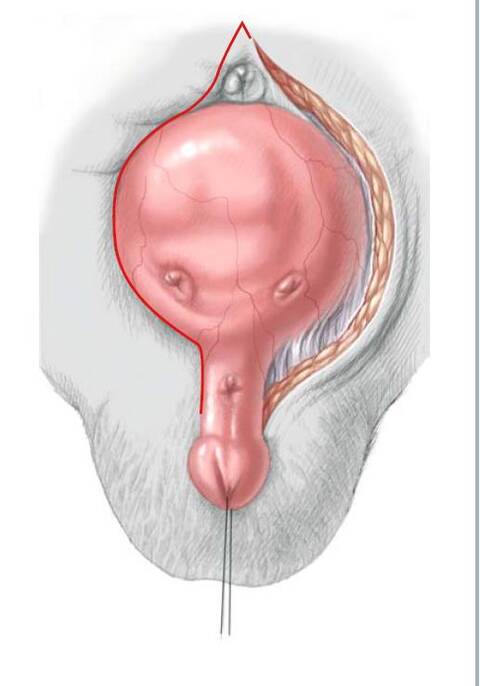
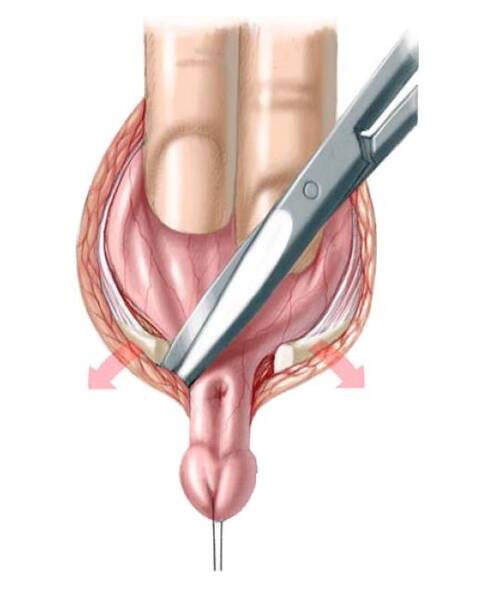
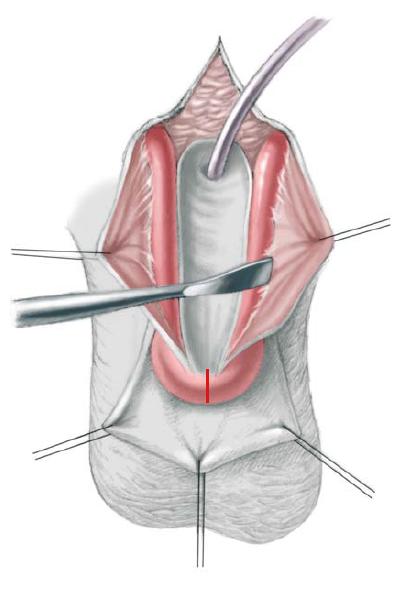
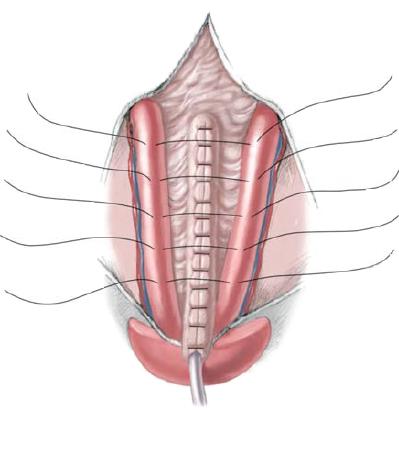
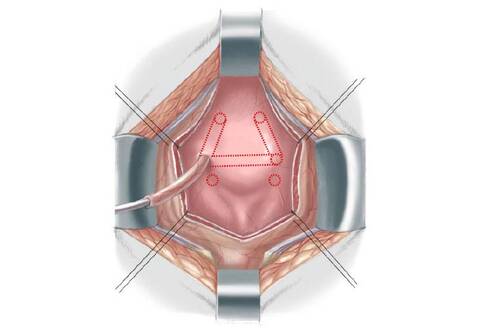
56.3 Для закрытия мочевого пузыря, задней уретры и брюшной стенки перед нанесением разметки для разреза очень важно изучить анатомическое состояние дефекта. Размер участка мочевого пузыря наилучшим образом можно оценить, вывернув площадку пальцами в стерильных перчатках. С помощью этого приема, ранее не определяемая часть мочевого пузыря может быть обнаружена за фасцией и в некоторых случаях вместе с небольшим участком мочевого пузыря. Для достижения правильного втягивания сквозь вентральную часть головки полового члена продевают нейлоновую нить.
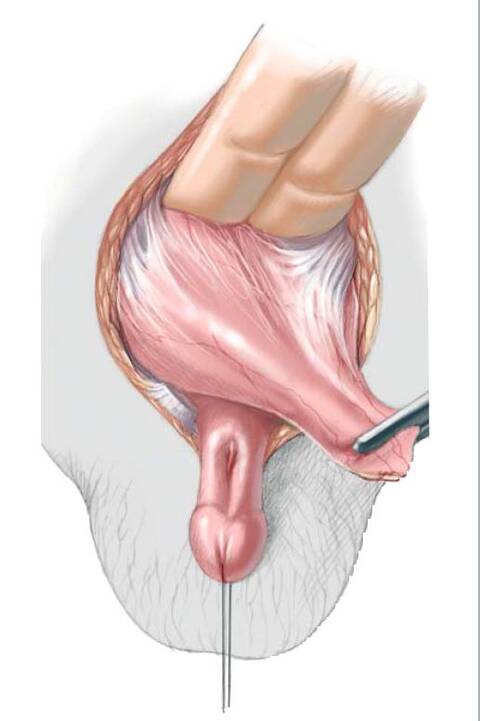
Все место разреза обводят синим маркером. Используя лезвие №15 рассекают кожу над пупком около соединения экстрофированного мочевого пузыря с кожей вокруг него до уровня уретральной площадки. Остальная часть разреза выполняется с помощью электрокоагулятора. Для реконструкции простаты и задней уретры обводят и рассекают полоску слизистой шириной 2 см, от дистального треугольника до низа семенного бугорка, располагающегося у основания полового члена. У девочек рассечение производят до входа во влагалище и раскрытых половинок клитора для комплексной реконструкции наружных гениталий вместе с мочевым пузырем и задней уретрой. Разрезая кожу оставляют внутреннюю полоску слизистой и наружный кожный край для закрытия мочевого пузыря и кожи соответственно.
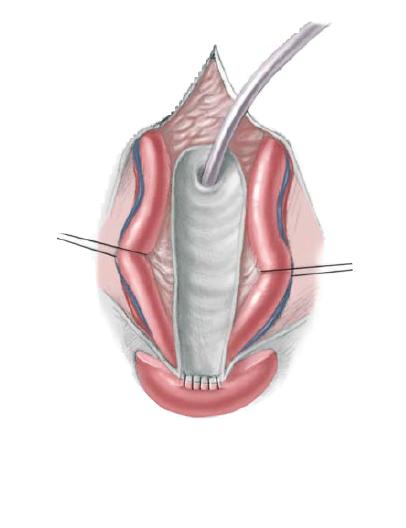
56.4 Полость между прямой мышцей живота и мочевым пузырем располагается и открывается сразу над пупком. Купол мочевого пузыря отделен от брюшины, а позадилонное пространство обнаруживается за мочевым пузырем. Связки, соединяющие влагалище прямой мышцы живота и мышцу для мочевого пузыря аккуратно выводят, высвобождают пупочный сосуд, осуществляют поперечный разрез и накладывают двойную лигатуру. Снятие каудальных (нижних) прямых связок и брюшины с купола оставляет верхнюю часть мочевого пузыря полностью подвижной, и это позволяет расположить мочевой пузырь глубже внутри таза, где он начнет образовывать складки.
56.5 В этот момент мочеполовая диафрагма может быть определена соединением лонной кости с задней уретрой и шейкой мочевого пузыря. Размещение кожного захвата в лонном бугорке позволяет боковое стягивание, полностью открывающее мочеполовую диафрагму. Это важно чтобы полностью разрезать диафрагму, используя электрокоагулятор на всем пути до тазового дна для предотвращения переднего расположения пузырно-уретрального соединения после закрытия. Особое внимание уделяется тому, чтобы разъединить фиброзную связку точно в поднадкостничном уровне с двух сторон. Следует еще раз подчеркнуть важность этого приема, так как неполное рассечение волокон диафрагмы создает переднюю напряженность и часто приводит к неудаче закрытия.
Применяя легкое каудальное натяжения головки полового члена, может быть визуализировано прикрепление кавернозных тел на боковой внутренней стороне лонной кости. Разделение соединений, поддерживающих связки кавернозных тел с двух сторон на этом уровне, используется для некоторого удлинения полового члена с помощью выведения врожденно укороченных тел из таза.
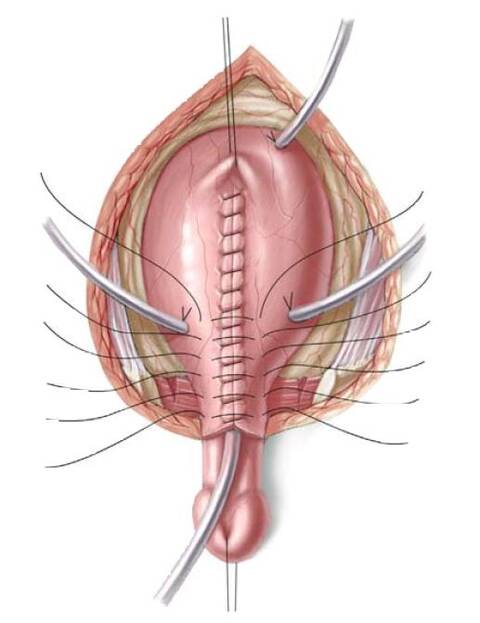
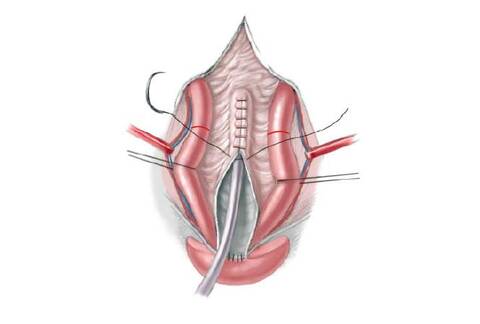
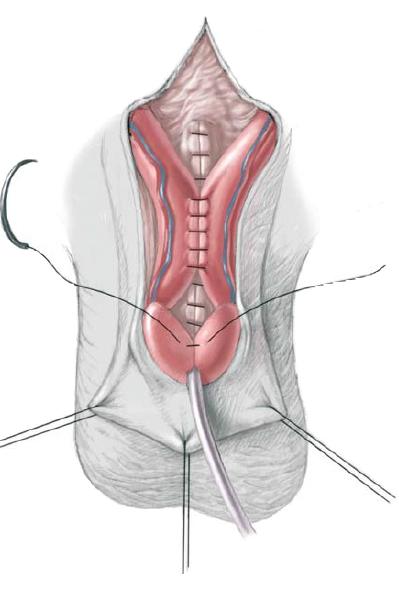
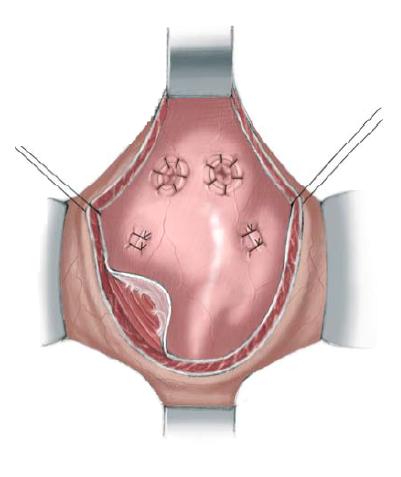
56.6 Мочеточники стентируются, так как с увеличением внутрипузырного давления может возникнуть временная обструкция. Катетер Малеко, дренирующий мочевой пузырь и все катетеры, проходящие через стенку мочевого пузыря прикрепляются снаружи и внутри мочевого пузыря 4/0 саморассасывающимся шовным материалом. Слизистая и мышцы мочевого пузыря и задней уретры закрываются спереди непрерывным 3/0 саморассасывающимся швом по средней линии. Закрытие охватывает семявыносящий проток и приблизительно 2/3 части задней уретры. После закрытия уретры, зонд 12F-14F следует свободно ввести, проведя через отверстие в мочевой пузырь. Правильно определенное сопротивление выходного отверстия мочевого пузыря крайне важно. Уменьшение тока мочи в результате инфравезикальной обструкции (уменьшения просвета выходного отверстия мочевого пузыря) в итоге приведет к повышению внутрипузырного давления и изменениям в верхнем тракте, в то же время сопротивление выходного отверстия мочевого пузыря должно быть достаточно большим, чтобы способствовать адаптации и росту мочевого пузыря, а также предотвращать его пролапс. Накладывается второй слой узлового шва, а задняя уретра и шейка мочевого пузыря прикрепляются ко второму слою местных тканей, если это возможно. Уретра зондируется снова, чтобы убедиться, что второй слой не добавил дополнительной обструкции.
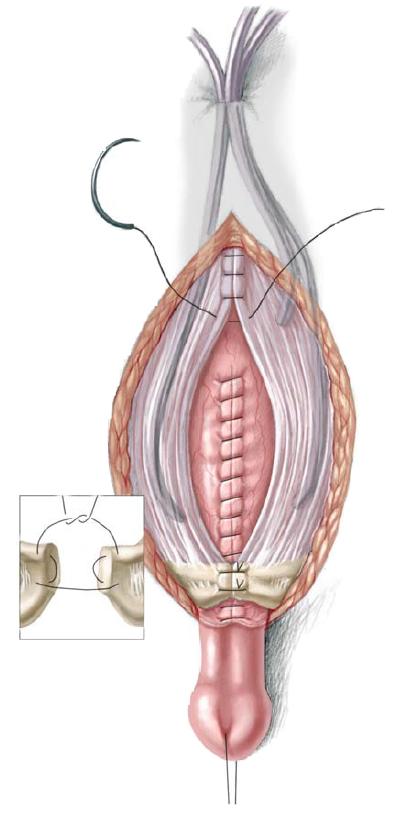
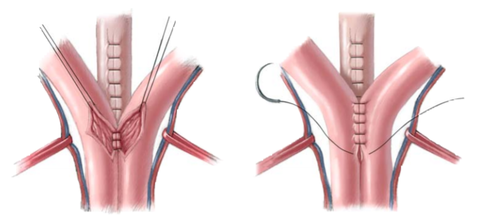
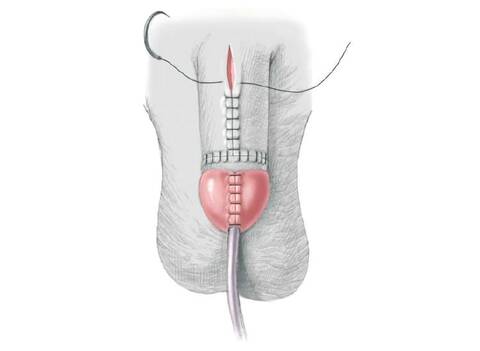
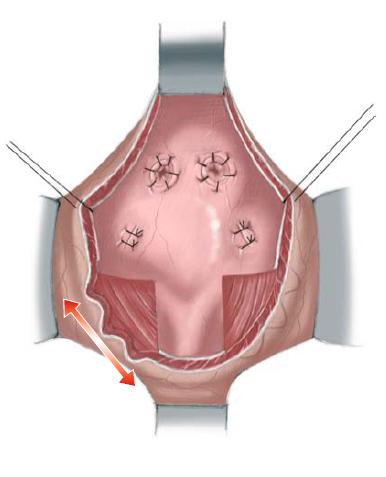
56.7 Продолжая закрытие мочевого пузыря надлонный катетер и мочеточниковые стенты временно выводятся через неопупок, который создается из V-образного лоскута кожи живота и углубляется в фасцию брюшной стенки в анатомически правильном положении. Мочеточниковые стенты остаются установленными в течение 10-14 дней, а надлонный катетер удаляется через 4 недели со дня операции, после проверки отверстия выхода из мочевого пузыря для гарантии свободного оттока. Обратите внимание, что уретра не стентируется в конце операции, чтобы избежать некроза из-за сдавливания, инфекции и скопления секрета с последующей закупоркой катетера. Таз сводится по средней линии аккуратным надавливанием на большой вертел бедренной кости с двух сторон. На лоно накладывается горизонтальный матрасный шов 0-pds.
Важно выполнять узлы швов подальше от неоуретры, чтобы избежать перемещения шовного материала внутрь задней уретры. Второй шов 0-pds накладывают в самой нижней части соединения прямой мышцы живота и лонной кости для дополнительной надежности, если это может быть легко выполнено и если это не нарушит и не подвергнет опасности первый шов.
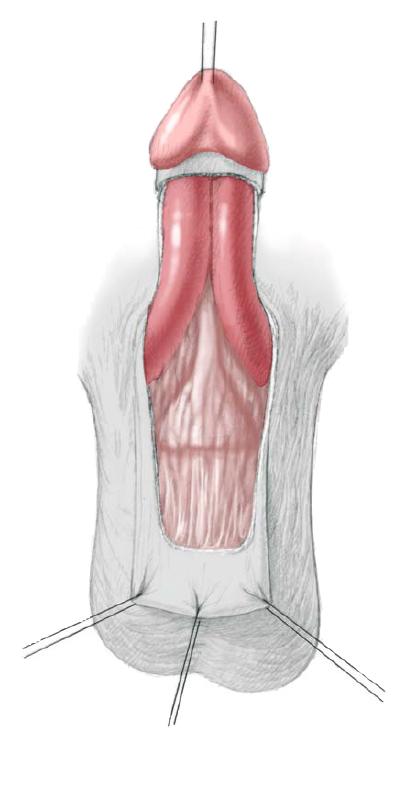
56.8 Модифицированная техника коррекции эписпадии по Кантвеллу-Ренсли начинается с продевания нейлоновой нити через вентральную часть головки полового члена для натяжения. Выполняется круговой разрез, и кожа вентральной части полового члена опускается до уровня мошонки для обнажения пениса. Скрепляющие швы располагаются в вентральной части крайней плоти. Вентральная брызжейка между телами остается незатронутой для сохранения кровоснабжения уретральной пластинки. Основание этой брызжейки расположено там, где кавернозные тела расходятся на вентральной поверхности.
56.9 Выполняется глубокий вертикальный разрез (IPGAM) на дистальной части уретральной площадки и закрывается в поперечном направлении 6/0 полигликолевым шовным материалом, чтобы выровнять дистальную часть уретры, и его доводят до конца пениса для полного закрытия. На дорсальной части пениса полоску слизистой уретры шириной 18-мм от предстательной части уретрального канала до верха головки обводят голубым маркером и выполняют разрез скальпелем №15. Боковые кожные лоскуты мобилизуют и отделяют.
56.10 Нейроваскулярные (нервно-сосудистые) пучки, расположенные между фасцией Бака и кавернозными телами могут быть визуализированы на боковой стороне. Толстые тубулярные крылья, разделенные телами и треугольными слизистыми зонами иссекают для того, чтобы соединить вместе оголенные части головки во время закрытия. На дорсальном основании фаллоса в надлонной области выполняется Z-образный разрез, чтобы уменьшить давление на старые рубцовые ткани после первичного закрытия. Поддерживающие связки освобождают и разделяют, чтобы увеличить длину пениса.
56.11 Рассечение уретральной площадки продолжают с вентральной стороны. Разрез выполняют строго на поверхности фасции Бака, в этой плоскости продолжают движение по кругу между спонгиозными телами уретры и кавернозными телами по направлению к дорсальной стороне. Разрезы с дорсальной и вентральной сторон соединяются с последующим иссечением с противоположной стороны таким же образом. Петли проходят вокруг тел и располагаются проксимально к уровню простаты и дистально к месту соединения головки полового члена с кавернозными телами. Нужно всегда помнить про поверхность фасции Бака, чтобы избежать повреждения тел и нервно-сосудистых пучков. Уретральная площадка теперь полностью высвобождена из кавернозных тел за исключением фиксации в дистальной части почти 1 см слизистой площадки для головки пениса. Такая степень мобилизации необходима для поворота кавернозных тел над уретрой на венечном уровне головки полового члена. Теперь выполняется тубуляризация уретральной площадки, начиная на уровне простаты над 8F силиконовым катетером непрерывным 6/0 полигликолевым швом.
56.12, 56.13 Если поворот кавернозных тел над уретрой не приводит к удовлетворительному выпрямлению пениса, то выполняют рассечение кавернозных тел в точке максимального искривления. Чтобы в этом случае установить надлежащую защиту для нервно-сосудистых пучков их свободно отделяют от кавернозных тел и изолируют с петлями сосудов. Теперь тела могут быть легко повернуты над неоуретрой. В том случае, если имело место рассечение кавернозных тел, то края рассечений ромбовидной формы сшивают друг с другом двумя непрерывными 5/0 полидиоксаноновыми швами.
56.14 Если в рассечении не было необходимости, то кавернозные тела поворачивают и сближают над неоуретрой узловыми 5/0 полидиоксаноновыми швами. Выполнение этого маневра отклоняет пенис книзу и позволяет несколько увеличить его длину. Дополнительные швы материалом 5/0 полигликолевой кислоты накладывают между кавернозными телами, чтобы погрузить уретру глубже, особенно в том месте, где уретра выходит между кавернозными телами и уровнем венечной части головки соответственно, чтобы избежать равития фистул.
56.15 Теперь головку полового члена закрывают в два слоя узловыми (прерывистыми) швами 5/0 полигликолевой кислоты для подкожного слоя и 6/0 полигликолевой кислоты для эпителиального слоя. Половой член реконструирован, уретра располагается теперь вентрально, а кавернозные тела и нервно-сосудистые пучки идут с боковых сторон к реконструированной головке.
56.16 Кожу на вентральной стороне полового члена мобилизуют, поднимают и сшивают с вентральным краем венца головки полового члена. Дорсальная сторона закрывается кожными лоскутами, соединяемыми вместе на средней линии дорсальной части фаллоса непрерывным 5/0 или 6/0 полигликолевой кислоты швом. Уретральный стент пришивается к верхушке головки и оставляют на 10-12 дней. В конце операции пенис покрывают эластичной окклюзионной повязкой и оставляют ее пока она самостоятельно не отделится. Послеоперационная боль и спазмы мочевого пузыря контролируются сохраняя ребенка в комфортных условиях и предотвращая мочевой затек.
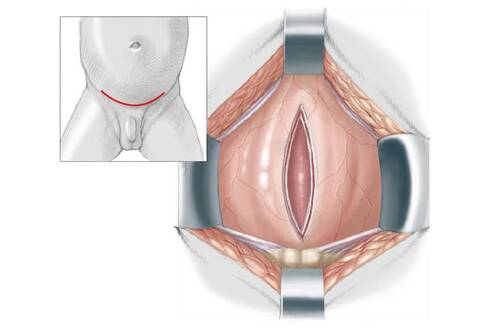
56.17 Перед операцией ребенку под анестезией проводится измерение объема мочевого пузыря с помощью осадочной цистографии. Объем мочевого пузыря 85 мл или более необходим, чтобы достичь полной сухости после реконструкции шейки мочевого пузыря. Доступ в брюшную полость осуществляется с помощью разреза по Пфанненштилю. Мочевой пузырь рассекается от купола до шейки добавочным вертикальным разрезом. Такой тип рассечения будет сужать шейку мочевого пузыря в момент закрытия по средней линии, во время увеличения вертикального размера мочевого пузыря. Глубокое рассечение мочевого пузыря, шейки и задней уретры является крайне важным как в тазу так и за лонной дугой. Если задняя уретра не может быть визуализирована, то следует рассечь внутрисимфизную дугу чтобы иметь возможно выделить и получить доступ для воздействия. Достаточная подвижность везикоуретрального (пузырно-уретрального) комплекса необходима чтобы создать соотвествующее сжатие и сужение шейки мочевого пузыря для достижения удержания мочи после операции. После этого симфиз сближают с помощью 0-pds.
56.18 Реимплантация мочеточников выполняется по стандартной транстригональной технике Коэна. Если выход отверстия мочеточника расположен близко к треугольнику, то выполняют цефалотригональную реимплантацию, располагая мочеточники в стороне от треугольника чтобы обеспечить правильное расстояние между реконструированной шейкой мочевого пузыря и реимплантированными мочеточниками для предотвращения обструкции верхних мочевых путей. В мочеточники устанавливают стенты, которые выводят через стенку мочевого пузыря.
56.19 Заднюю полоску слизистой, шириной 15-18 мм и длиной 30 мм, располагающуюся от середины треугольника до простаты или задней уретры очерчивают голубым маркером и рассекают лезвием №15. Обратите внимание, что поперечный разрез выполняется только на уровне слизистой, и не включает мышцы. Разрез мышцы на этом уровне может нести в себе высокий риск денервации или ишемии, что повлечет за собой неудачу операции.
56.20 Мышцу мочевого пузыря сбоку от полоски слизистой отделяют от слизистой и покрывают тампонами, пропитанными раствором адреналина 1:200 000 для остановки кровотечения и лучшей визуализации. Выделенные боковые мышечные треугольники выкраивают многократными маленькими разрезами, используя элктрокоагулятор, что позволит области реконструкции принять более краниальное положение.
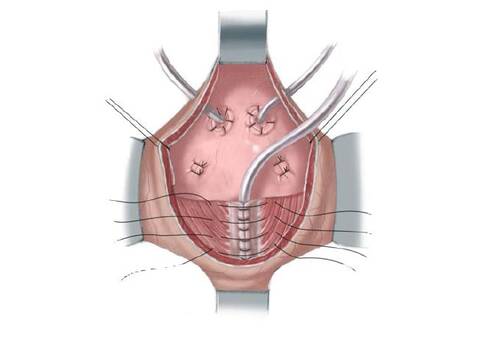
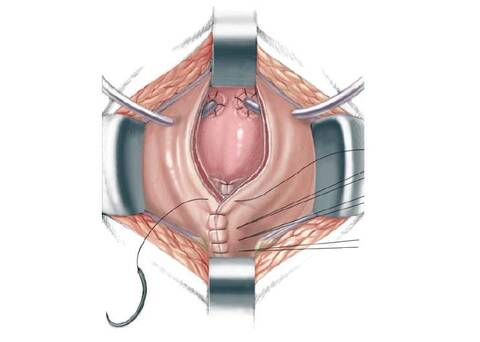
56.21 Предварительно очерченная полоска слизистой тубуляризуется над уретральным стентом 8F прерывистым швом 4/0 полигликолевой кислоты. Для укрепления шейки мочевого пузыря, разделенные мышечные лоскуты соединяют внахлест и крепко сшивают 3/0 полидиоксаноновыми швами. В результате, сформированная из слизистой трубка оказывается внутри окружающих мышц в виде воронки, сужающейся от шейки мочевого пузыря по направлению к задней уретре. Три шва на мышце оставляют длинными и протягивают сквозь прямую мышцу в качестве поддерживающих (подвесных) швов. После реконструкции шейки мочевого пузыря уретральный стент извлекают. Надлонный катетер проводят сквозь мочевой пузырь и закрепляют 4/0 хромированными швами.
56.22 Мочевой пузырь зашивают в два слоя, а катетеры пропускают через кожу и закрепляют нейлоновыми швами. Поддерживающие швы подтягивают и закрепляют на прямой мышце, увеличивая конечную резистентность, измеренную во время операции с помощью водного барометра. Обратите внимание, что уретральный катетер отсутствует. Мочеточниковые стенты извлекают спустя 10-14 дней. Надлонный катетер начинают перекрывать через 3 недели после операции и снимают, после того как ультразвуковым исследованием будет подтверждено, что ребенок опорожняет мочевой пузырь без остаточной мочи.
Заключение
Успешное первичное закрытие мочевого пузыря и задней уретры является наиболее важным фактором для достижения удержания мочи и достаточного объема мочевого пузыря. Первоначальное описание данной процедуры было существенно изменено в последние 10 лет, что привело к заметному повышению успеха данной методики. Удачные примеры показывают успехи и применимость нашего метода при экстрофии мочевого пузыря.
Однако есть несколько строгих критериев для отбора подходящих пациентов. Слабость как слизистой так и функции детрузора (мышца-сжиматель) лучше предотвратить, выполняя операцию закрытия мочевого пузыря в периоде ранней новорожденности. Тем не менее, размер и функциональные возможности мышцы детрузора также являются важным фактором для конечного результата. Поэтому в редких случаях, когда площадка мочевого пузыря маленькая, фиброзная, неэластичная и без сократительной способности, то операцию следует отложить до того как площадка мочевого пузыря не примет достаточные размеры.
Риск неудачи формирования шейки мочевого пузыря возрастает для тех групп детей, чей объем мочевого пузыря не превышает 85 см3 (мл). Если через 4-6 месяцев после рождения удовлетворительный размер не достигнут, то может быть выполнен альтернативный вариант, например создание толстокишечного кондуита (аугментация ) или уретросигмоидостомия. Позднее сформированная система отведения мочи может быть преобразована в сухой катетеризуемый мочевой резервуар или произведена аугментация мочевого пузыря, если его площадка не повреждена.
На текущий момент в нашей базе 748 пациентов, 65 из которых получали лечение только в нашей клинике и им была изначально произведена современная поэтапная реконструкция, среди них у 77% достигнуто дневное и ночное удержание мочи, 91% «социально» сухие. Удержание мочи подразумевает возможность оставаться сухим более 3-х часов. «Социальная» сухость предполагает достижение удержания в течение дня, но при наличии эпизодов энуреза.
Описанный подход функциональной реконструкции экстрофии мочевого пузыря имел существенное развитие в последнее десятилетие, благодаря практике и детальном изучении этого комплекса экстрофии мочевого пузыря и эписпадии со стороны приверженных ученых и хирургов. В специализированных центрах объединение усилий хирургов, ортопедов, анестезиологов, психологов, медицинского персонала, детских специалистов и социальных работников и их ежедневная совместная работа имеют решающее значение. Тесное взаимодействие такой группы специалистов является лучшей основой для достижения хорошего результата для каждого случая ребенка, рожденного с экстрофией мочевого пузыря.
Dominic Frimberger, John P. Gearhart
CHAPTER 56, Bladder Exstrophy and Epispadias
Глава из книги Pediatric Surgery, ред.: Prem Puri, Michael E. Höllwarth, 2006.
http://eknygos.lsmuni.lt/springer/355/589-606.pdf
- Подпись автора
Не спрашивай, по ком звонит колокол: он звонит по тебе © (Джон Донн)